Pr. Sylvie DI FILIPPO
Centre Cardio-Thoracique de Monaco.
Cardiologie congénitale pédiatrique et adulte & cardiologie fœtale.
Professeur des Universités, praticien hospitalier.
Les cardiopathies congénitales représentent les anomalies d’organe congénitales les plus fréquentes. Leur incidence dans la population générale est de 14 fœtus pour 1000 et 8 naissances pour 1000.
Elles incluent des malformations multiples, de complexité variable sur le plan anatomique et fonctionnel et de pronostic hétérogène.
Ces malformations sont classées en fonction de leur gravité et leur complexité en :
- Mineures, modérées et majeures
- Réparables et non réparables
- Biventriculaires et univentriculaires
- Cyanogènes et non cyanogènes
Cardiopathies mineures
|
Cardiopathies modérées
|
Cardiopathies sévères
|
|
|
|
Classification anatomo-physiopathologiques des cardiopathies congénitales
- Shunts gauche-droit
- Shunts droit-gauche et obstacles droits
- Obstacles gauches
- Anomalies coronaires
- Anomalies rythmologiques
- Cardiopathies complexes
Shunt : communication anormale naturelle ou créée entre cavités cardiaques ou vaisseaux.
Cyanose : coloration bleue de la peau et des muqueuses dûe à une baisse d’oxygène dans le sang (ou hypoxie).
Le dépistage anténatal
- Les cardiopathies congénitales sont bien tolérées pendant la vie intra-utérine et n’empêchent pas le développement normal du foetus.
- L’adaptation à la vie extra-utérine qui suppose chute des pressions pulmonaires et fermeture du canal artériel et du foramen ovale, est cause de décompensation des malformations cardiaques dont la viabilité dépend de la perméabilité de ces shunts.
- Le diagnostic anténatal de la cardiopathie par échocardiographie et Doppler, permet d’anticiper et prévenir sa décompensation, en guidant la conduite thérapeutique post-natale immédiate. La naissance est programmée et planifiée par l’équipe gynéco-obstétricale et néonatologiste.
- Dans la majorité des cas, le déclenchement avant terme n’est pas nécessaire. Seuls les cas d’insuffisance cardiaque du fœtus peuvent le justifier (conséquence de rythme cardiaque anormal, soit trop lent= bradycardie foetale, soit trop rapide= tachycardie fœtale non contrôlée).
- Le dépistage anténatal permet le diagnostic de la cardiopathie avec une performance variant de 40% à 90% selon le type de cardiopathie
- Il permet d’établir un diagnostic, suivre l’évolution en anténatal, prévoir la prise en charge postnatale et établir le pronostic
- La naissance ainsi programmée permet de prévenir la décompensation de la cardiopathie après la naissance
- La prostaglandine E1 administrée est un traitement qui permet de garder ouvert le canal artériel à la naissance, ce qui maintient la circulation et/ou l’oxygénation chez le nouveau-né avec une cardiopathie à risque de décompensation aigue.
- Les cardiopathies à risque de décompensation néonatale entrainent un risque létal :
• Les obstacles droits qui limitent le débit pulmonaire
• Les obstacles gauches qui limitent le débit aortique
• Les anomalies de mixing qui dépendent de la perméabilité du foramen ovale
Diagnostic et symptômes cliniques
Nouveau-né
- Cyanose, insuffisance cardiaque
- Cardiopathies shunt-dépendantes
Symptômes
- Difficultés d’alimentation
- Mauvaise croissance ou stagnation pondérale
- Fréquence des infections broncho-pulmonaires
- Dyspnée d’effort
- Malaises, syncopes
- Douleurs thoraciques
Asymptomatique
- Souffle
- Anomalie ECG de découverte fortuite
- Anomalie à l’examen clinique: pouls fémoraux, HTA
Faire une échographie cardiaque et Doppler : l’échographie cardiaque est un examen simple et non invasif qui permet de faire le diagnostic des malformations cardiaques à tout âge.
Néonatologie : Dépistage des cardiopathies congénitales
En anténatal : la cardiopathie dépistée en anténatal doit être confirmée en post natal par une échographie cardiaque chez le nouveau-né.
En postnatal : toutes les cardiopathies ne sont pas dépistées avant la naissance et l’examen de tous les nouveaux-nés à la maternité reste très important pour rechercher une éventuelle anomalie cardiaque qui serait méconnue et la reconnaître avant le retour à domicile.
L’examen clinique doit rechercher :
- La palpation des pouls fémoraux
- La présence d’un souffle à l’ausculation
- Le comportement alimentaire du nouveau-né
- La saturation en oxygène ou satO2 : le dépistage systématique des cardiopathies chez le nouveau-né est mis en place dans les maternités avec la mesure de la saturation en oxygène aux membres supérieurs et inférieurs, dont le taux normal est > 97% avec une différence de moins de 3% entre les membres supérieurs et inférieurs. En cas d’anomalie de cette mesure, on réalise une échocardiographie pour rechercher une éventuelle anomalie cardiaque avant la sortie de maternité.
Imagerie des cardiopathies congénitales
IRM
L’imagerie par résonance magnétique est d’un apport majeur pour l’expertise des cardiopathies congénitales, en particulier et surtout à l’âge adulte, quand la performance de l’échocardiographie est moins bonne.
L’IRM apporte des renseignements complémentaires indispensables à l’expertise, au suivi, au diagnostic et à la prise en charge et aux décisions thérapeutiques.
Elle permet :
- L’évaluation anatomique des cavités et des vaisseaux
- L’évaluation fonctionnelle : de la fonction myocardique
- L’analyse des flux et des débits
- La recherche de fibrose myocardique
- La recherche d’ischémie par le test à l’adénosine
Sa réalisation est limitée chez l’enfant en raison de la nécessité de sédation.
Les indications principales concernent les ventricules droits systémiques (double discordance, transposition des gros vaisseaux avec switch atrial), les ventricules droits avec surcharge volumique (tétralogie de Fallot), les ventricules uniques, valvulopathies pulmonaires, aortiques, tricuspides, mitrales, les pathologies aortiques.
SCANNER
L’angio-scanner est une imagerie complémentaire permettant en particulier la visualisation des vaisseaux :
- artères pulmonaires
- veines pulmonaires
- artères coronaires
- aorte
- fistules veino-veineuses et artério-veineuses
Sa réalisation est limitée par irradiation et injection de produit de contraste potentiellement néphrotoxique et allergisant.
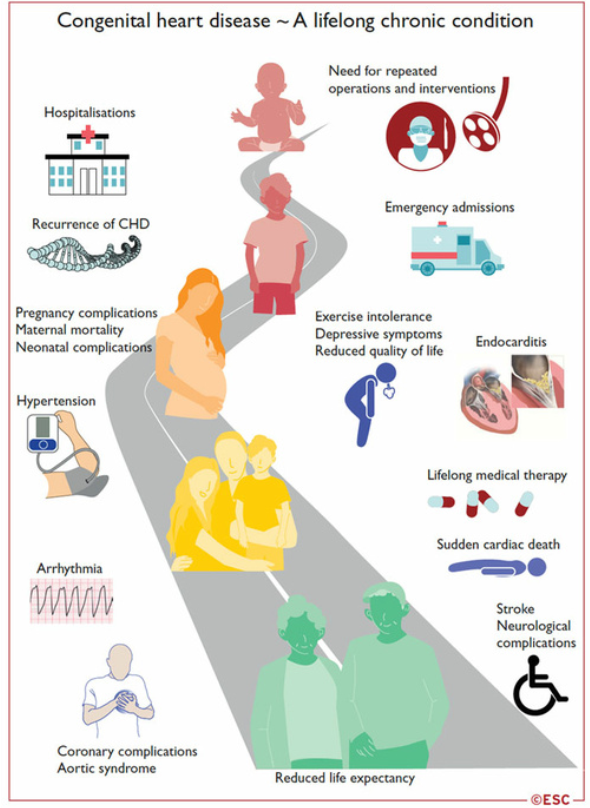
Cardiopathies congénitales à l’âge adulte
- Plus de 90% des enfants avec une cardiopathie congénitale (CC) survivent à l’âge adulte
- Le nombre d’adultes avec CC est maintenant plus important que le nombre d’enfants.
- La plupart de ces patients ne peuvent pas être considérés comme guéris, et leur prise en charge est un processus qui dure toute la vie : de la réparation dans l’enfance, à la transition à l’âge adulte, au désir de grossesse, et à la prise en charge de complications tardives spécifiques à chaque CC.
Transition à l’âge adulte
La phase de passage à l’âge adulte est importante et doit être anticipée et accompagnée, afin que le patient puisse recevoir toutes les informations sur sa cardiopathie, ses antécédents médicaux, ses traitements, son suivi et toutes les problématiques liées à sa cardiopathie.
Dans cet objectif, des programmes d’éducation thérapeutique ont été développés et mis en place dans les centres référents.
Au CCM : la transition se fait naturellement par une organisation basée sur une équipe médico-chirurgicale prenant en charge les mêmes patients du fœtus à l’âge adulte.
Complications des cardiopathies congénitales à l’âge adulte.
- Reprise chirurgicale : valvulopathies, dilatation aorte, shunt résiduel
- Dysfonction myocardique : ventricule gauche, ventricule unique, ventricule droit systémique
- Coronaropathies
- Insuffisance cardiaque
- Arythmies
- Endocardite infectieuse
- Hypertension artérielle
Transmission et génétique des cardiopathies congénitales
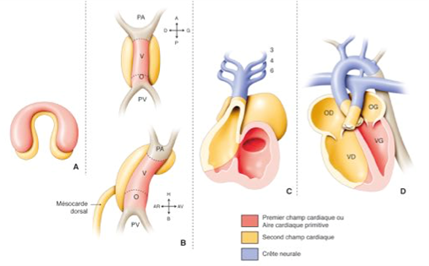
Embryologie du cœur normal : la formation du cœur a lieu pendant les 8 premières semaines de la vie fœtale, selon plusieurs étapes complexes successives partant du tube cardiaque primitif, avec des phénomènes de torsion et rotation et de cloisonnement :
- Tube cardiaque primitif
- Boucle : position des cavités oreillettes/ventricules
- Formation des valves auriculoventriculaires
- Cloisonnement des oreillettes
- Cloisonnement des ventricules
- Cloisonnement des vaisseaux
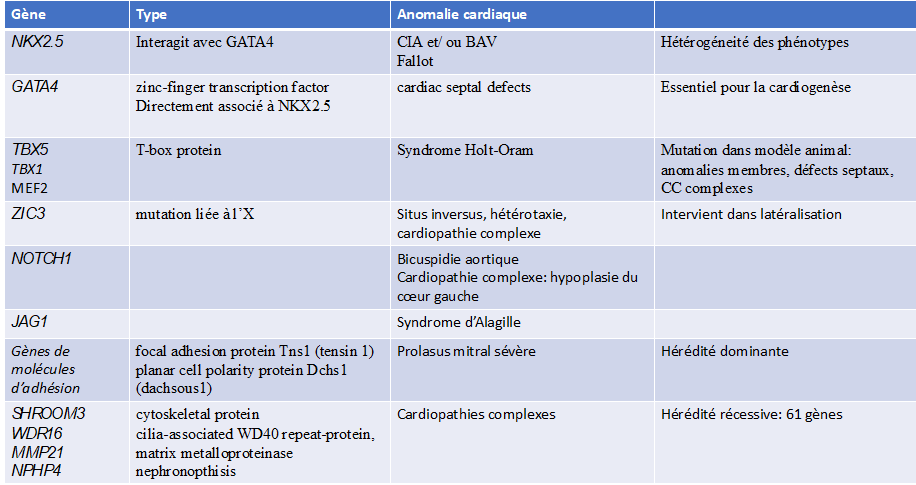
Les cardiopathies congénitales comportent un risque de transmission héréditaire par un mécanisme multifactoriel, à la fois facteurs génétiques et environnementaux.
Dans la majorité des cas, soit 72%, aucune étiologie génétique n’est identifiable.
Facteurs génétiques et environnementaux : représentent 20% to 30% des cas.
- Facteurs environnementaux : 2%
Maladie maternelle : diabète, rubéole, lupus érythémateux disséminé.
Consommation maternelle de traitements tels que : lithium, isotrétinoïne, anticonvulsivants, ou alcool et tabac.
Âge maternel : c’est un facteur à risque pour la trisomie 21, qui peut entrainer des malformations cardiaques.
- Anomalies chromosomiques (aneuploïdies) : 10%
trisomie 21 ou syndrome de Down, trisomie 18, trisomie 13, monosomie X ou syndrome de Turner
- Délétions sous-chromosomiques (microdélétions), duplications sous-chromosomiques, mutations
monogéniques : syndromes congénitaux affectant de multiples organes
syndrome de Di George (microdélétion 22q11.2)
syndrome de Williams-Beuren (microdélétion 7p11.23)
Défauts d’un seul gène : mutations de la fibrilline-1 (syndrome de Marfan), TXB5 (syndrome de Holt-Oram)
PTPN11 (syndrome de Noonan)
- Mutation ponctuelle autosomale dominante de novo: 8%
- Mutation ponctuelle héréditaire autosomale récessive: 2%
Le risque de récidive des cardiopathies congénitales dans une famille dépend de la cause : négligeable dans les mutations de novo, de 2 à 5% dans les cardiopathies congénitales multifactorielles non syndromiques, et de 50% quand une mutation autosomique dominante est en cause.
Il est important d’identifier les facteurs génétiques pour évaluer le risque de récidive et pour guider le conseil génétique préconceptionnel.